什麼是肝硬化?
成因為B肝肝炎、C型肝炎病毒以及酒精性肝炎所造成的長期肝臟傷害,病人往往等到明顯症狀後,才注意到自己的肝臟有問題。肝硬化常見的症狀為黃疸、腹水、下肢水腫、體重減輕等,沒有妥善控制,有很高機率再惡化為肝癌。
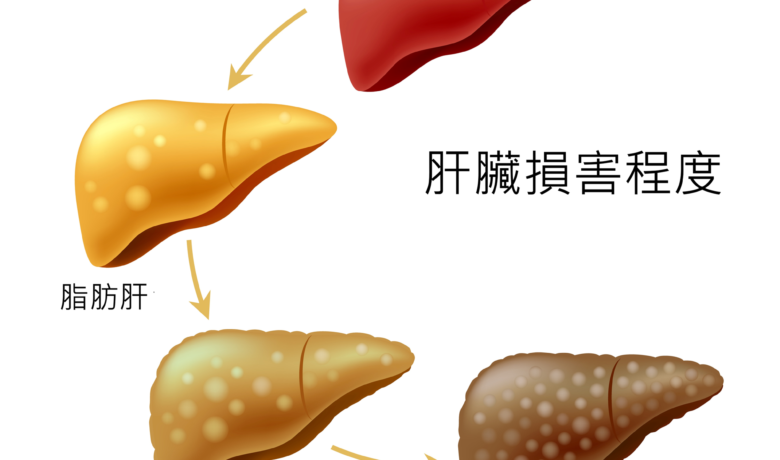
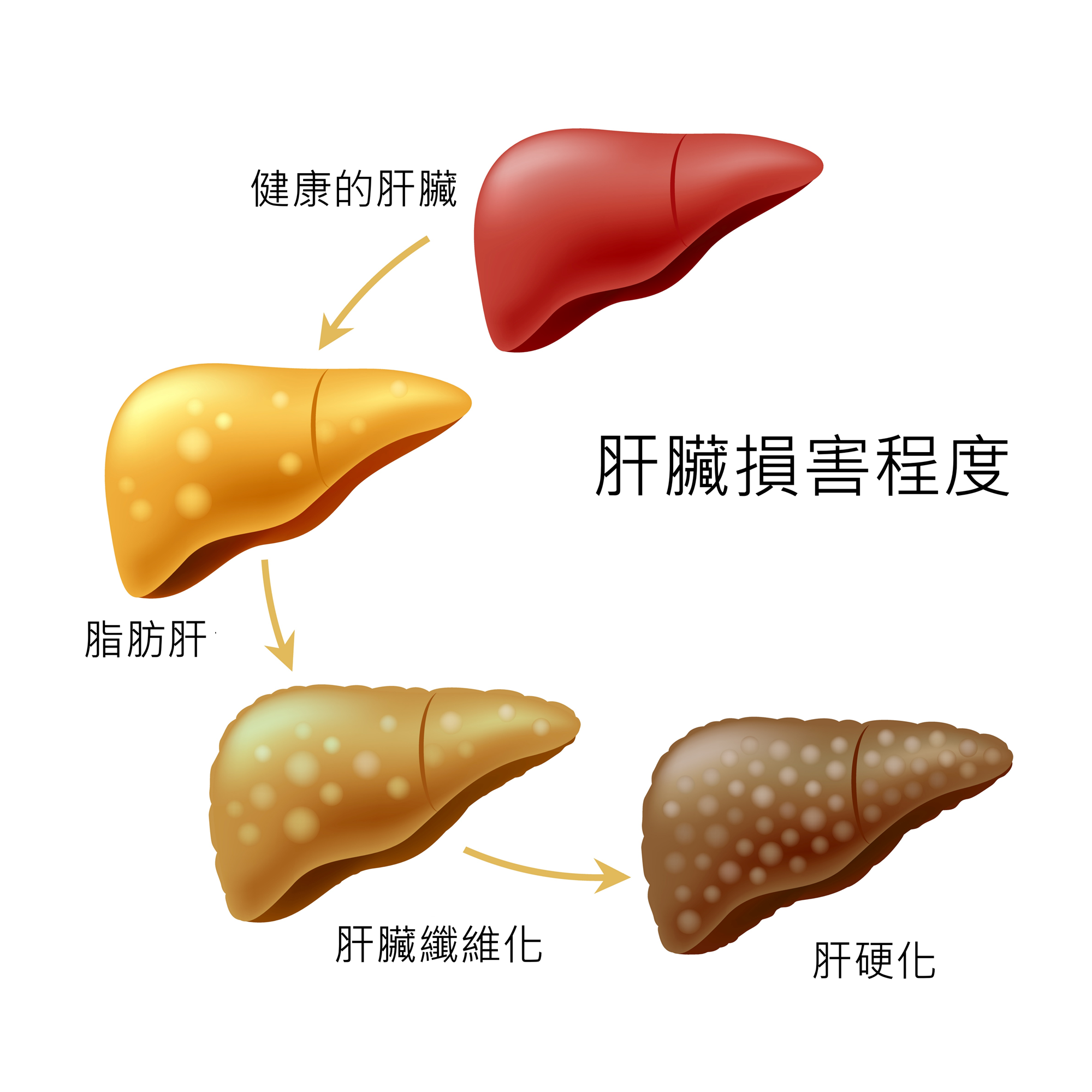
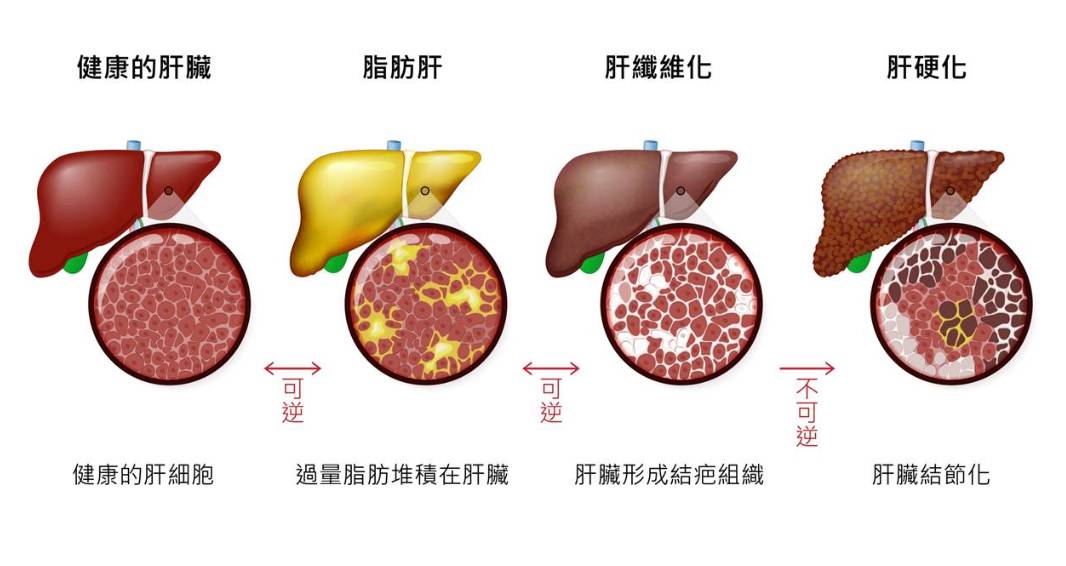
肝硬化是肝臟受損後出現許多纖維組織所導致的結果,肝臟雖然有很強的再生能力,當超過肝細胞的修復能力就會被纖維組織取代,這段過程稱為肝臟的「纖維化」。當肝臟處於慢性發炎的階段,就會讓肝臟不停的纖維,最終就會導致肝硬化,所以肝硬化也被視為慢性肝炎發展到肝癌的重要階段。
肝硬化症狀
早期肝硬化症狀不明顯,嚴重時有可能發生疲倦、虛弱、噁心、食慾不振、體重減輕、腹痛、皮膚出現蜘蛛狀血管瘤等症狀,其中較為嚴重的症狀如下:
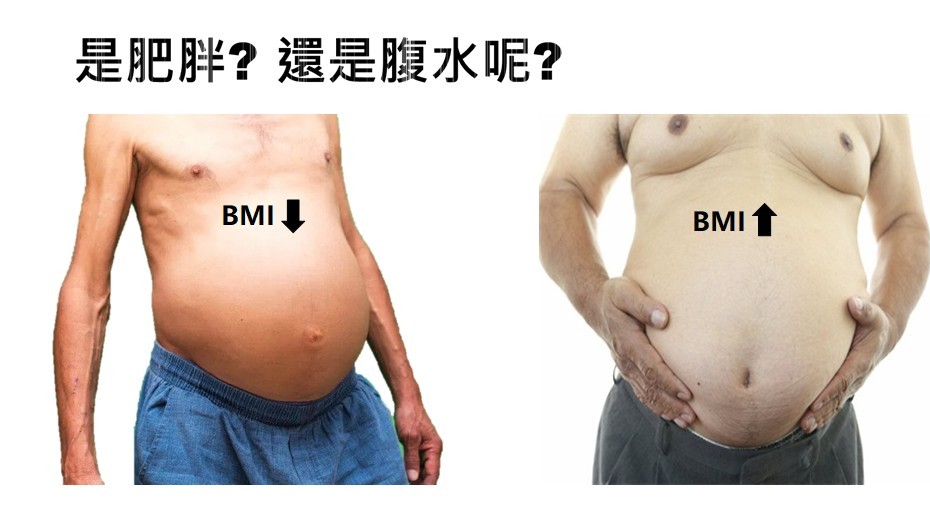
腹水和下肢水腫:肝硬化也就代表肝臟逐漸喪失製造白蛋白或其他蛋白質的功能,水分容易會累積在下肢或腹部,嚴重的腹水甚至會引發細菌性腹膜炎。
黃疸:當肝臟無法正常代謝膽紅素,病人會出現眼白變黃、皮膚泛黃和茶色尿。
胃食道靜脈曲張:當肝硬化時,肝門靜脈的血流變慢,血液會從脾臟和小腸分流至胃及食道的血管,導致兩處的血管管壁變薄,容易形成靜脈曲張。胃食道靜脈曲張一旦發生破裂,就會有明顯的出血,病人可能會嘔出鮮血或出現如同瀝青般的黑便,需要立即送醫急診。
瘀青或出血:由於肝硬化嚴重時,會造成脾臟腫大,導致血液中的血小板減少,造成凝血時間異常,身體會容易出現不明瘀青、牙齦出血、手掌邊緣泛紅等症狀。
肝性腦病變(Hepatic encephalopathy):也稱為肝昏迷,由於肝臟機能喪失,人體內毒素無法有效代謝,很容易累積在腦部,造成腦部受傷,可能會造成病人會出現感覺異常,例如:容易迷路等、情緒或行為出現改變,例如:容易暴怒等、嗜睡等症狀,嚴重會出現肝昏迷的狀況。
肝硬化治療
肝硬化早期,則可針對不同的肝硬化成因給予不同的治療方針:
酒精性肝炎:需立即停止飲酒,若有酒精成癮的狀況,則可以使用適當藥物協助戒除。
病毒性肝炎:可服用抗病毒藥物或干擾素治療,減輕肝臟損傷。
非酒精性脂肪肝疾病(NAFLD):減肥與控制血糖,通常能協助減緩肝臟損傷。
膽道閉鎖:可以使用藥物來試圖改善膽道閉鎖的問題。
當肝硬化進入較為嚴重的時期,治療重點是減緩肝硬化的進程,並針對症狀與併發症進行治療:
腹水:常利用利尿劑,排出體內多餘水分,改善腹水狀況,需要注意有可能會造成腎損傷,嚴重有可能引起腎衰竭。如果病人腹水的情況嚴重,可以使用外科手術抽取腹水。
食道靜脈曲張:沒有嚴重出血,可服用血管收縮的藥物,降低肝門靜脈的血壓。如果已出現出血,可使用內視鏡來執行靜脈瘤結紮或硬化的的手術。
治療感染:當有感染現象,就必須適當使用抗生素來進行治療。
肝性腦病變:可使用藥物治療改善毒素累積的狀況,避免進入肝昏迷。]
肝硬化晚期:晚期的肝硬化目前沒有藥物可以改善病情,如果肝臟功能已無法恢復,只能透過支持性療法等待肝臟移植才有治癒的可能。
肝硬化照護重點
戒酒:酒精會與許多化學物質產生交互作用,會產生對肝臟有毒性的物質,戒酒可以延長病人存活的時間。
謹慎用藥:因為肝臟受損,身體無法分解或是清除藥物,因此慎重用藥,包括不需要醫生處方的成藥,甚至在未來就醫時,也要告知其他科別的醫師,避免使用肝毒性的藥物。。
注射預防疫苗:由於肝臟受損,無法像正常人一樣對抗感染,必須採取各種措施以避免生病,包括接種A、B型肝炎疫苗或是肺炎球菌性肺炎疫苗、流感疫苗等。
限制鹽分攝取:尤其是有腹水症狀的病人,減少鹽分的攝取可以腹水的累積。
飲食控制:飲食上盡量少量多餐,減少蛋白質食品的攝取可預防肝性腦病變。需要控制血糖,避免過胖。
生活習慣:養成規律的生活習慣,不熬夜,定期追蹤病情。
肝硬化的分期主要是使用Child-Pughs classification分類法,評估的項目包括白蛋白、總膽紅素(黃疸指數)、凝血時間、肝昏迷及腹水五個項目,並依嚴重度分為A、B、C三期:
A期:初期的肝硬化,較少出現明顯的症狀,部分病人會出現輕微腹水、疲倦等症狀,此時接受治療未來的後遺症也會顯著較少。
B期:出現黃疸、凝血功能下降、腹水、茶色尿、皮膚搔癢、下肢腫脹等症狀。
C期:除B期症狀外,出現肝性腦病變,嚴重時造成病患陷入深度昏迷,有可能造成死亡。
肝硬化會有哪些併發症呢?
肝癌:肝炎→肝硬化→肝癌,是典型的肝病發展三部曲,如果能有效控制住肝硬化的病情,則能大幅降低罹患肝癌的機率。
肝腎症候群:腹水及水腫的發生會使肝硬化病人的腎臟機能惡化,嚴重時會發生尿量減少、血中尿素氮及肌酸酐濃度上升的現象,稱為肝腎症候群。
感染:當有腹水時,嚴重時會有腹膜炎感染的可能,同時因為凝血因子的不足,也會增加感染其他疾病的機會。
營養不良:因為肝臟無法正常作用,無法維持體內的平衡,容易造成病人營養不良。
骨折:部分肝硬化會影響骨密度,容易造成骨折。
肝衰竭:肝硬化若是肝臟細胞傷害過多影響到正常的肝臟機能,就有機會引起肝衰竭。。
肝硬化致病成因
肝炎病毒的感染:B型肝炎病毒與C型肝炎病毒所引起的慢性肝炎是台灣肝硬化最大的成因之一,而在慢性病毒性肝炎中,B型肝炎的病人約佔了70%~80%,C型肝炎佔了20%~30%。
酒精性肝炎:酒精性肝炎也是台灣肝硬化重要成因,每天持續攝取的酒精量在80公克(約2.2公升的啤酒、1公升的紅酒、230cc的烈酒)以上,就有可能出現酒精性脂肪肝。
膽道閉鎖:膽道出現阻塞或是發炎時,會阻礙膽汁排出進入十二指腸,膽汁會逐漸往源頭積累到肝臟,也會造成肝臟受損並導致肝硬化。
非酒精性脂肪肝疾病(NAFLD):脂肪累積在肝臟中並不一定認為會產生疾病,肝臟脂肪堆積也會造成肝臟損傷,非酒精性脂肪肝疾病。
其他:其他肝硬化成因還包括藥物性肝硬化 、肝臟代謝異常疾病、自體免疫肝臟疾病等可能造成肝臟損傷的各類疾病。
肝硬化好發族群
酗酒
B、C型肝炎帶原
膽道閉鎖病人
肝臟代謝異常病人
心臟衰竭病人
肝硬化預防重點
戒酒:酒精會造成許多肝臟的疾病,所以戒酒就能有效預防肝臟造成損傷。
謹慎用藥:避免服用來歷不明的藥物或成藥造成肝臟損傷。
A型肝炎、B型肝炎疫苗的注射:避免兩種肝炎病毒造成肝臟損傷。
生活習慣:養成規律的用餐與作息,避免熬夜,充足睡眠,飲食均衡。
肝硬化診斷方式
抽血檢查:檢查肝功能相關的項目,包括:白蛋白、球蛋白、膽紅素、血小板和凝血時間。並且檢查血液中的抗原抗體反應,得知病人是否感染B型肝炎病毒或C型肝炎病毒。
腹部超音波:最常見的非侵入性檢查,除慢性肝炎所引起的纖維化與早期肝硬化,或是脂肪肝與酗酒引起的肝硬化不易區分外,其餘的肝硬化大多都能在腹部超音波下正確診斷。
電腦斷層掃描(CT):可檢測出肝臟中病變組織的情形,也能檢查是否有惡性腫瘤。
核磁共振掃描(MRI):為非侵入性的檢查,對於軟組織中的對比有較好的效果,相比電腦斷層掃描優勢在於沒有輻射線,也能檢查是否有惡性腫瘤的產生。
切片檢查(肝穿刺):用針刺穿皮膚取出肝臟的組織檢查,是最能確診肝硬化的侵入性的檢查方式,有些病人會有疑慮,並且很低的機率會有術後的併發症,常見的併發症是內出血,即使產生併發症醫師多半也能即刻處理,不是所有的病人都能做此檢查,可與醫師討論決定。
醫學上的「肝代償性失調」。隨著病情的惡化,產生幾個常見的嚴重併發症:
食道或胃產生靜脈瘤曲張:肝硬化會增加血流阻力,造成肝門靜脈壓力上升,血流難以進入肝臟而是逆流至食道靜脈,導致堵塞,嚴重者可能破裂、大量出血。
腹水:當肝門靜脈壓力上升及血中白蛋白濃度太低時,血液滲透壓失衡狀態下,水分會從血管滲出來引發腹水。通常當看到患者肚子大大的,代表腹腔積水已到一定程度。腹膜腔充滿腹水,將使腸道浸泡在腹水裡,腸內細菌就有機會滲透腸壁、進入腹水,造成嚴重的腹膜炎。
肝昏迷:肝硬化會影響肝臟的排毒功能,讓毒素積聚體內,可能導致昏迷、腦水腫,甚至死亡。
肝癌:肝病在演變為肝癌前會先硬化階段,因此肝硬化被視為肝癌的先兆。
肝硬化如何診斷?有辦法治療嗎?
大多數的肝硬化,最初都是透過腹部超音波檢查或高頻超音波檢查診斷發現。至於抽血檢驗雖可反映出肝功能,有些肝硬化初期病患的肝功能可能是正常的,即使肝功能指數無異狀,也不能完全排除肝硬化的可能性。
侵入性的診斷方法「肝穿刺及腹腔鏡檢查」,必要時可用來確定肝硬化及嚴重程度,但現在比較少用。目前較有信度的檢查為非侵入性的「肝臟纖維掃描儀」,能測出肝纖維化的程度及幫助預後追蹤評估。
尚無任何一種經證實的藥物,可以讓已經硬化的肝臟再度軟化、恢復正常,所以只能「根除造成肝硬化的原因」來預防肝硬化產生或惡化。假使不幸肝硬化已經相當嚴重,末期肝硬化的治療方式唯有進行肝臟移植一途。